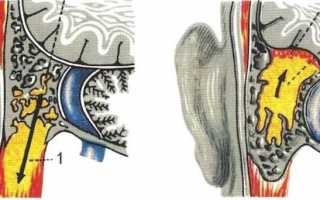
Отогенный сепсис – это патологическое состояние, характеризующиеся проникновением возбудителя из гнойного очага в кровоток. Часто отогенный сепсис возникает на фоне гнойного отита.
Причины
Основная причина отогенного сепсиса – это хроническое гнойное воспаление в полости органов слуха. Воспаление возникает на фоне инфицирования бактериями.
Возбудители заболевания:
- стафилококки;
- стрептококки;
- пневмококки;
- синегнойная палочка.
Различают факторы, увеличивающие шанс возникновения сепсиса. К ним относятся:
- иммунодефицит в организме (ВИЧ, злокачественные новообразования);
- детский возраст;
- пожилой возраст старше 65 лет;
- хронические очаги инфекции в организме;
- постоянная терапия глюкокортикостероидами;
- аномалии строения органов слуха.
Отогенный сепсис патогенез
Механизм развития заключается в проникновении возбудителя в системный кровоток. Происходит это при растворении гноем стенки височной кости в результате скопления гнойного экссудата. В результате этого гной попадает в кровеносные сосуды и с током крови распространяется по кровотоку.
Важно знать причины м лечение сепсиса
Виды сепсиса
Классификация отогенного сепсиса:
- Септицемия. Характеризуется распространением возбудителя по кровотоку.
- Септикопиемия. Для этого вида сепсиса характерно образование очагов инфекции.
- Септический шок. Характеризуется массивной интоксикацией, полиорганной недостаточностью.
Отогенный сепсис симптомы
Сепсис развивается внезапно на фоне хронической инфекции ЛОР органов. Для него характерно возникновение фебрильной лихорадки выше 39–40℃. При этом для такой лихорадки характерно резкое снижение температур до 37℃ без применения препаратов. Повышение температуры сопровождается сильным ознобом, а снижение проливным потом.
Состояние больного тяжелое, наблюдается выраженное нарушение гемодинамики (снижение артериального давления, тахикардия). Изменяется цвет лица, кожа приобретает сероватый оттенок с элементами цианоза, черты заостряются. А также на коже характерно образование «звездчатой» сыпи.
Сепсис протекает с выраженной интоксикацией, тошнотой, рвотой, болями в мышцах и суставах. В тяжелых случаях наблюдается нарушение сознания, бредовое состояние.
Также характерны следующие патогномоничные симптомы:
- ригидность затылочных мышц;
- вынужденное положение головы;
- симптом Гризингера.
Диагностика
Диагностика сепсиса включает в себя следующие исследования:
- Сбор анамнеза пациента.
- Осмотр пациента (проводится совместно с врачом отоларингологом).
- Бактериальный посев крови.
- Клинический и биохимический анализ крови.
- Общий анализ мочи.
- Отоскопия.
- Рентген височной кости.
- Компьютерная томография.
Отогенный сепсис — лечение
Терапия комплексная и включает в себя уничтожение возбудителя, коррекцию состояния больного, а также профилактику осложнений.
Отогенный сепсис клинические рекомендации:
- Антибактериальные препараты. Лечение антибиотиками назначается до получения бактериологического посева. Для этой цели подходят антибактериальные препараты широкого спектра действия.
- Дезинтоксикационная терапия. Включает в себя массивное введение внутривенных инфузий, переливание плазмы или кровозамещающих препаратов.
- Симптоматическая терапия. Направлена на коррекцию нарушений и облегчение состояния больного. Могут назначаться жаропонижающие препараты, спазмолитики, противовоспалительные средства.
- Хирургическое вмешательство. Заключается в удалении гнойного очага.
Осложнения
Для отогенного сепсиса характерно распространение гнойного содержимого гематогенным или лимфогенным путем во внутренние органы. Осложнения отогенного сепсиса:
- менингит;
- менингоэнцефалит;
- эндокардит;
- пиелонефрит;
- пневмония;
- остеомиелит;
- тромбоз венозного синуса;
- множественные абсцессы;
- септический шок.
Профилактика
К профилактическим мерам относятся:
- лечение очагов инфекции в органах слуха;
- санация очагов хронической инфекции в организме;
- коррекция иммунодефицитных состояний;
- прием антибиотиков только по назначению врача;
- прием витаминов для коррекции авитаминоза;
- профилактика переохлаждений.
Прогноз
Прогноз при отогенном сепсисе зависит, насколько быстро и правильно было начато лечение. Как правило, прогноз условно благоприятный, так как при септическом состоянии быстро развиваются метастатические очаги (абсцессы) во внутренних органах.
Отогенный сепсис – это опасное состояние, требующие срочного медицинского вмешательства. Чтобы предотвратить опасные последствия, нужно начать лечение как можно быстрее не принимать самостоятельно антибактериальные препараты и соблюдать рекомендации врача.
Частые вопросы
Какие симптомы характерны для отогенного сепсиса?
Отогенный сепсис может проявляться высокой температурой, сильной слабостью, быстрым пульсом, изменением сознания, а также болями в ушах или головной области.
Как проводится диагностика отогенного сепсиса?
Для диагностики отогенного сепсиса могут использоваться различные методы, включая анализы крови на наличие инфекции, бактериологические исследования, а также обследование органов, связанных с возможным источником инфекции.
Каковы основные принципы лечения отогенного сепсиса?
Основные принципы лечения отогенного сепсиса включают антибиотикотерапию для борьбы с инфекцией, поддержание жизненно важных функций организма, контроль за уровнем жидкости и электролитов, а также удаление источника инфекции, если это возможно.
Полезные советы
РЕКОМЕНДАЦИЯ №1
При подозрении на отогенный сепсис необходимо немедленно обратиться к врачу для проведения комплексной диагностики, включающей клинические и лабораторные исследования, а также инструментальные методы, такие как компьютерная томография и магнитно-резонансная томография.
РЕКОМЕНДАЦИЯ №2
Лечение отогенного сепсиса должно быть комплексным и включать антибиотикотерапию, ресусцитационные мероприятия, дренирование очагов инфекции, а также поддержание функций органов и систем организма.
РЕКОМЕНДАЦИЯ №3
После выписки из стационара необходимо строго следовать рекомендациям врача, принимать прописанные препараты, при необходимости проходить реабилитацию и регулярно проходить контрольные обследования для предотвращения рецидивов и осложнений.