Ушиб селезенки — очень опасная травма с тяжелыми последствиями. В анатомическом отношении этот орган достаточно хорошо защищен от внешних факторов, что, однако, не защищает его от травм в результате сильных ударов. Несчастные случаи с травмой селезенки распространены и затрагивают как взрослых, так и детей. Чтобы патологические изменения органа не привели к серьезным осложнениям, необходимо знать, что делать в таких обстоятельствах.
Сущность проблемы
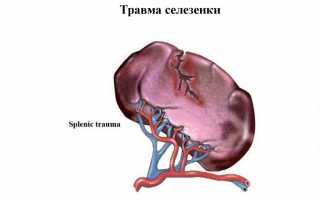
Селезенка — своеобразный внутренний орган человека, расположенный в левом квадранте брюшной полости вверху под диафрагмой, то есть в подреберье слева. Хотя во внутриутробном периоде он принимает непосредственное участие в процессе кровообращения у плода, эта функция прекращается после рождения. Его основные функции — задача фильтрации (очистка крови от посторонних элементов, бактерий и поврежденных клеток). Кроме того, селезенка становится резервуаром для крови.
Несмотря на важность функций, возложенных на этот орган, все они относятся скорее к второстепенным категориям. Этот факт приводит к парадоксу. Селезенка важна для человека, и ее патология или повреждение могут привести к серьезным осложнениям с ужасными последствиями. При этом его полное удаление существенно не меняет работоспособность организма и не приводит к видимым нарушениям. Функции селезенки быстро перераспределяются, и организм адаптируется к ее отсутствию. Более того, есть случаи, когда человек рождается без этого органа и живет, даже не замечая отклонений.
Когда селезенка на месте, любое ее значительное повреждение вызывает неприятные симптомы и опасные последствия. Он связан с системой кровообращения серией кровеносных сосудов, по которым протекает большое количество крови. Наибольшую опасность представляет наполненность органа. Несмотря на наличие достаточно прочной капсулы селезенки, которая предназначена для защиты от механических факторов, она не выдерживает сильных ударов.
Различные патологические процессы ослабляют защитные способности, а спленомегалия расслабляет ткань, снижая ее устойчивость к ударам. Было обнаружено, что другие патологии также оказывают явное влияние. Принимая во внимание эти факторы, почти в трети случаев сильного удара в область живота больше всего страдает селезенка. При его повреждении возникает внутреннее кровотечение, и его опасность зависит от степени поражения органа.
Травмирование селезенки
Одна из наиболее частых травм, которые могут привести к разрушению тканей селезенки, — это ушиб. Это по существу закрытая травма ткани, при которой форма и структура органа не нарушаются. Такая травма возникает при сильном ударе в брюшную полость, причиной которого могут быть умышленные избиения, падение с высоты, дорожно-транспортные происшествия, спортивные травмы и т. д.
Ушиб селезенки может быть изолированным, т. Е. Он может затронуть только один орган, или может быть частью множественной травмы, при которой также повреждены другие органы брюшной полости. Множественные (комбинированные) травмы повышают риск тяжелых осложнений, но в первые часы после их введения именно разрывы селезенки определяют критичность состояния человека из-за обильного кровотечения.
Тяжесть травмы селезенки при ушибе определяется разрывом ее тканей, который также может быть единичным или множественным. В целом, такая разбивка повреждений от синяков принята:
- Разрыв паренхимы с сохранением целостности капсулы или ушиб селезенки.
- Разрыв саше без очевидного разрыва плоти.
- Одноэтапный разрыв, характеризующийся одновременным разрушением мякоти и капсулы.
- Это отсроченный разрыв, длится от 12 часов до нескольких дней и может включать разрыв плоти только после удара.
- Двухэтапный разрыв со спонтанной тампонадой, когда одновременно разрываются плоть и мешок,но на месте травмы образуется сгусток крови, который на время останавливает кровотечение. Когда происходит физическая нагрузка, сгусток разрушается, и начинается сильное кровотечение.
Симптоматические проявления
Симптомы ушиба селезенки условно можно разделить на явные и вторичные. В первой группе симптомов выделяется болевой синдром. Он может добиться боли, проявляющейся в левой части тела. Боль возникает в подреберье на левой стороне тела, может повторяться под лопаткой и в предплечье на левой стороне тела. Пострадавший инстинктивно принимает позу приседания, чтобы облегчить его ношу. В этом положении начинается тошнота, приводящая к рвоте, из-за которой человек снова встает, а затем все повторяется. Синдром «Ванки-Ванки» характерен для ушиба селезенки.
Самые опасные симптомы связаны с внутренним кровотечением. При значительном поражении тканей в полости брюшины за короткое время может вылиться более 2 литров крови. Это вызывает вздутие живота и симптомы гидремии. Болезненный шок и кровопотеря приводят к похолоданию конечностей, тахикардии, обезображиванию лица, бледности кожи с синеватым налетом.
Гематома с ушибом бывает закрытого и открытого типа. В последнем случае на месте удара появляется характерный синяк, свидетельствующий о наличии травмы. Закрытая гематома располагается на самом органе и внешне незаметна. Частым вторичным симптомом этой травмы может быть большое скопление газов и прекращение позывов к дефекации.
В зависимости от тяжести последствий ушиб селезенки можно разделить на следующие категории:
- Тяжелая травма — характеризуется быстрым нарастанием интенсивности внутрибрюшного кровотечения. Это приводит к повреждению ворот селезенки и многочисленным ранениям. Кровопотеря настолько велика, что артериальное давление сильно снижено, а пульс почти не ощущается. Состояние больного оценивается как терминальное. Только экстренное хирургическое лечение может спасти пострадавшего.
- Травма средней степени тяжести — сопровождается меньшей кровопотерей, но достаточной для выявления симптомов острой кровопотери. Болевой синдром умеренной интенсивности, но усиливается при глубоком вдохе, распространяется в предплечье и под лопатку. Наблюдается заметное снижение артериального давления и ослабление пульса. Наблюдается небольшое вздутие живота.
- Двухэтапный разрыв — возникает с образованием открытой или субкапсулярной гематомы. До разрыва сумки симптомы неясны. Косвенными симптомами травмы могут быть анемия, легкий болевой синдром при адекватном облучении.
Принципы лечения
Хотя тяжелые и среднетяжелые травмы имеют очевидные симптомы, важно вовремя выявить ушибы других категорий. При травматическом поражении селезенки отмечается лейкоцитоз и снижение гемоглобина, что наблюдается в анализах крови. Ультразвук брюшной полости позволяет оценить степень поражения для уточнения диагноза. Рентгенограмма может служить косвенным методом. Наибольшую информативную ценность имеют компьютерная томография и ангиография. Абсолютная точность диагностики разрыва селезенки определяется лапароцентезом и лапароскопией.
Единственное эффективное лечение разрыва селезенки — хирургическое вмешательство. Этот орган чаще всего удаляется из верхне-медиального доступа, что позволяет провести ревизию остальной части брюшной полости.
Консервативное лечение проводится при сохранении целостности капсулы и наличии только субкапсулярной гематомы. Пациенту обеспечивается постельный режим и пристальное наблюдение за изменениями состояния здоровья. Для обеспечения необходимых показателей гемодинамики назначают антикоагулянты (Варфарин) и антиагрегантные препараты (Клопидогрель). Переливание крови, донорская кровь или кровезаменители предоставляются по мере необходимости.
Повреждения селезенки при травме занимают одно из ведущих мест в абдоминальной хирургии. Разрывы этого органа встречаются у 20-25 % пострадавших с травмой живота . В структуре травмы преобладают закрытые повреждения — от 47 до 92 % ; при этом частота повреждений при открытых повреждениях достигает 20 %, летальность составляет 40,9 %.
Селезенке принадлежит ряд важных функций, основные из которых — участие в кроветворении и иммунном статусе организма . Известно, что селезенке принадлежит важная роль и в системе гемостаза. Так, в условиях эксперимента на животных установлено более низкое количество тромбоцитов и более высокая коагуляционная активность крови в селезеночной вене по сравнению с периферическим кровотоком, что свидетельствует о том, что в селезенке в физиологических условиях происходит разрушение тромбоцитов. После спленэктомии наблюдаются существенные изменения в основных звеньях гемостаза.
В частности, происходит изменение основных показателей сосудисто-тромбоцитарного звена гемостаза: увеличение количества тромбоцитов и их функциональной активности, в том числе адгезивной способности, нарушается реакция высвобождения тромбоцитарных факторов, снижается индекс ретракции. Изменения прослеживаются и в коагуляционном звене системы гемостаза: происходит укорочение активированного парциального тромбопластинового времени, увеличивается концентрация фибриногена, угнетается фибринолиз. Все это приводит к развитию тромботических осложнений.
Кроме того, в отдаленный период после спленэктомии у пациентов сохраняется активация коагуляционного звена системы гемостаза за счет увеличения формирования кровяной и тканевой протромбиназы, повышения активности XIII плазменного фактора свертывания крови и уровня фибриногена в крови, а также снижения активности антитромбина III. Нарушаются реологические свойства крови за счет увеличения ее вязкости, возрастания агрегации эритроцитов и способности их к деформации . Однако исследований по изучению влияния вида выполненной операции по поводу повреждения селезенки на изменение функционального состояния эндотелия сосудистой стенки в доступной литературе нами не обнаружено.
Доказано участие селезенки в иммунном статусе организма. Селезенка относится к периферическим лимфоидным органам. В ней концентрируются супрессорные, хелперные лимфоциты и часть эффекторных клеток, а также происходит процесс активного антителообразования и продукция гуморальных медиаторов иммунитета . В селезенке содержится приблизительно 35 % Т-лимфоцитов и около 65 % В-лимфо- цитов. В ней протекают оба этапа дифференцировки антителообразующих клеток из костномозговых предшественников, в то время как для Т-лимфоцитов антиген-независимый этап дифференцировки из костномозговых предшественников осуществляется в тимусе, а антигензависи- мый — в селезенке.
Сложное строение лимфатических фолликулов селезенки, включающих тимусзависимые, тимуснезависимые и макрофагальные элементы, создает благоприятные условия в органе для кооперации клеток в иммунном ответе. Несомненно, что удаление селезенки приводит к изменению иммунного статуса организма и развитию инфекционных осложнений, особенно вызванных условно-патогенной микрофлорой. При исследованиях в послеоперационном периоде наиболее часто обнаруживается рост St. Pneumonia, реже выделяются E. coli, стрептококки, сальмонеллы и малярийный плазмодий. С этими микроорганизмами связывается возникновение гнойно-септических осложнений, особенно бронхо-легочных .
Кроме того, спленэктомия приводит к развитию тяжелых гнойно-септических осложнений, как в ближайшем, так и в отдаленном послеоперационном периоде. Известно, что в ближайшем послеоперационном периоде после спленэктомии количество послеоперационных осложнений достигает 30 % . При этом летальность составляет 16-30 % . С целью предотвращения развития осложнений и сохранения основных функций органа в настоящее время предложены различные виды органосохраняющих операций, при невозможности их применения — аутолиентрансплантация.
Осложнения отдаленного послеоперационного периода, связанные с выпадением функций селезенки, получили название «постспленэктомический синдром». При этом наиболее опасно появление таких осложнений у детей, поскольку они проявляются повышенной утомляемостью, снижением интеллектуальных способностей, эмоциональной лабильностью . Из других последствий удаления селезенки наиболее опасен тяжелый постспленэктомический сепсис или OPSI — синдром . У больных, перенесших спленэктомию, возникают нарушения и в системе гемокоагуляции, проявляющиеся развитием, как кровотечений, так и тромбоэмболий.
Строение селезенки, хрупкость ее паренхимы обусловливают значительное кровотечение даже при небольших повреждениях капсулы и делают невозможным достижение надежного гемостаза, вследствие чего хирургическое лечение поврежденного органа в большинстве случаев заканчивается удалением ее . До недавнего времени основной признанной тактикой при травме селезенке была только оперативная. Считалось, что оперативное лечение гарантирует хороший прогноз, так как кровотечение при повреждениях селезенки самостоятельно останавливается крайне редко . Однако в последние годы появилось значительное число сообщений, посвященных консервативному ведению пациентов с повреждениями селезенки .
T. Stawn , были разработаны критерии, позволяющие избегать хирургического лечения при травме селезенки:
- Быстрая стабилизация гемодинамики после инфузионной терапии.
- Отсутствие других серьезных абдоминальных повреждений.
- Отсутствие экстраабдоминальной травмы, требующей пролонгированной общей анестезии, или отсутствие травмы, сопровождающейся потерей сознания.
- Прогрессирующая положительная симптоматика в процессе лечения пациента.
В то же время у детей, по данным P.A. Mahon , критериями выбора консервативного лечения при травме селезенки служат:
- Незначительная травма.
- Сомнительные клинические признаки повреждения селезенки.
- Состояние, легко стабилизирующееся инфузионной терапией.
- Селезенка — единственный поврежденный орган.
- Тщательный мониторинг за больным.
По мнению G. Tesluk , C. Robinette , S.G. Agnew , R.I. Touloukian, консервативная тактика чаще используется в педиатрической практике. Некоторые авторы при травме селезенки применяют этот метод лечения и у взрослых .
Однако для неоперативного лечения повреждений селезенки особое внимание должно уделяться точной диагностике. С этой целью Г.К. Бугулов , предлагает широкое использование лапароцентеза и лапароскопии. По мнению ряда авторов, применение лапароскопии имеет ряд преимуществ перед неинвазивными методами. К преимуществам можно отнести следующие факторы: лапароскопия позволяет оценить характер повреждения органа, наличие продолжающегося кровотечения и объем внутрибрюшного кровотечения . При этом в случае при прикрытии места разрыва сальником, который не рекомендуется отодвигать и проводить другие манипуляции при отсутствии кровотечения во время лапароскопии . Необходимо отметить, что остановившиеся кровотечение и тампонада сальником места разрыва при разрыве селезенки во время лапароскопии отмечается в 94,2 % наблюдений. В этих случаях оперативное вмешательство необходимо заканчивать санацией брюшной полости и подведением дренажей в малый таз и к месту разрыва .
Необходимо подчеркнуть, что применение УЗИ в ургентной хирургии значительно расширяет возможности индивидуального подхода к оказанию помощи больным с травмами селезенки. Ультразвуковое исследование в большинстве случаев позволяет обнаружить повреждение селезенки, выбрать правильную тактику лечения, а также обеспечить динамическое наблюдение за состоянием поврежденного органа. К противопоказаниям для оперативного лечения селезенки, выявленные при УЗ-ис- следовании, ряд авторов относят подкапсульные гематомы без признаков наличия свободной жидкости в брюшной полости.
Консервативное лечение повреждений селезенки должно включать госпитализацию в палату интенсивной терапии, клинико-лабораторный скрининг, УЗИ брюшной полости в динамике, инфузионную терапию глюкозо-солевыми растворами, свежезамороженной плазмы, ингибиторов протеаз, гемостатиков, по показаниям эритроцитарной массы, применение локальной гипотермии. Основным критерием для выбора консервативного лечения больных с травмами селезенки является наличие стабильной гемодинамики. При этом отмечается очень низкая вероятность продолженного или отсроченного кровотечения при травматических повреждениях селезенки, особенно у детей. Проведенные динамические исследования показывают, что скопившаяся кровь в брюшной полости спонтанно исчезает, а уменьшение гематомы и полное рассасывание ее на 21 сутки .
При изучении отдаленного послеоперационного периода послеоперационных осложнений в виде посттравматических кист не наблюдается.
Несомненным остается и тот факт, что консервативное лечение повреждений селезенки относится к рискованным мероприятием и требует хорошего оснащения аппаратурой лечебного учреждения, подготовки врачей. Шаблона здесь нет, и не может быть. По данным зарубежных авторов, консервативный метод лечения можно применять только при наличии аппаратуры для диагностики (сонограф, сканер, компьютерный томограф), а также при возможности постоянного мониторинга за больным и достаточном запасе кровезаменителей. Такие больные нуждаются в тщательном мониторинге и в случае наличия продолжающегося кровотечения, проявляющегося нестабильной гемодинамикой, требуют немедленного оперативного вмешательства.
К сожалению, консервативная тактика не гарантирует отсутствия отдаленных опасных для жизни геморрагических осложнений . Так, по данным P.A. Mahon, 43 % больных после попытки консервативного лечения через некоторое время были все-таки оперированы в связи с продолжающимся кровотечением, проявляющимся нестабильной гемодинамикой. Применение консервативной тактики лечения травмы селезенки противопоказано при не исключенном внутрибрюшном кровотечении, проявляющемся нестабильной гемодинамикой, анемизацией больного .
Вместе с тем консервативное лечение повреждений селезенки имеет ряд недостатков, к которым можно отнести экономическую эффективность. Так, длительность пребывания в стационаре таких больных составляла 45 дней, в то время как при раннем хирургическом лечении — всего лишь 11 дней .
Таким образом, представленный обзор литературы показывает, что консервативное лечение травм селезенки требует более широкого внедрения в практику. Однако эта тактика не всегда применима из-за опасности повторных кровотечений.