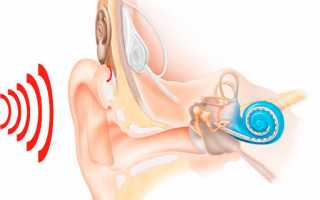
Кохлеарный неврит или медицинским термином нейросенсорная тугоухость – острое или хроническое отоларингологическое заболевание, при котором происходи поражение слухового нерва. Болезнь приводит к патологическим изменениям в слуховом нерве, что вызывает снижение слуха, шум в ушах. Согласно статистике, патология диагностируется у 6-8% населения, включая детей. Чаще развивается не как самостоятельная болезнь, а как осложнение на фоне других патологий инфекционного или неинфекционного происхождения. Почему развивается неврит кохлеарного нерва, каковы симптомы и какое лечение назначит врач?
Причины и виды кохлеарного неврита
Согласно международной классификации, кохлеарный неврит код по мкб 10, относится к классу 8, присвоен код Н 94.0 «Болезни уха и сосцевидного отростка». В основе этиологии лежат врожденные или приобретенные факторы. К первым относят:
- наследственность;
- родовые травмы;
- болезни матери при беременности: краснуха, менингит, грипп, отит;
- недоношенность;
- внутриутробные патологии;
- гипоксия плода.
Приобретенная форма болезни чаще вызывается воспалительными и инфекционными состояниями, как осложнение:
- грипп, краснуха, скарлатина, сифилис;
- прием сильнодействующих препаратов;
- нарушение мозгового кровообращения;
- тромбоз артерий;
- инфекции внутреннего уха;
- черепно-мозговые травмы;
- аллергические реакции;
- диабетическая энцефалопатия.
Кохлеарный неврит лечение проводиться после определения причины, это повышает эффект от терапии, снижает риск осложнений. Важным этапом терапии считается локализация воспалительного процесса, степень поражения слухового нерва.
По локализации выделяют односторонний или двусторонний кохлеарный неврит, при котором происходит поражение одного или двух ушей.
По степени клинического развития:
- Острая – симптомы выраженные, лечение длится до 4 недель. Процент полного восстановления слуха при ранней диагностике составляет70-90%.
- Подострая – развивается, если болезнь длится больше 3 месяцев. Вероятность вернуть слух снижается, составляет 30-70%.
- Хроническая – запущенная форма болезни, от 3-х месяцев, восстановить слух сложно.
В зависимости от типа патологии, разделяют:
- периферический кохлеарный неврит;
- центральная нейросенсорная тугоухость.
По степени тяжести выделяют четыре степени, каждая из которых сопровождается порогом восприятия звуков:
- Легкая (I) — 26-40 дБ;
- Умеренная (II) — 41-55 дБ;
- Умеренно тяжелая (III) — 56-70 дБ;
- Тяжелая (IV) -71-90 дБ.
Определить степень поражения слухового нерва, локализацию и вид болезни сможет врач отоларинголог осмотра пациента, результатов обследования.
Симптомы
Клинические признаки кохлеарного неврита сопровождаются частичным снижением слуха или полной глухотой, шумом в ушах. Интенсивность симптоматики зависит от стадии и степени болезни. При одностороннем поражении восприятие звуков смещается к здоровому уху, а при двухстороннем – к тому, которое слышит лучше.
Если диагностируется кохлеарный неврит, симптомы проявляются в виде следующих недомоганий:
- головокружение;
- нарушение координации движений;
- неустойчивость походки;
- заложенность ушей;
- приступы тошноты;
- психологические проблемы.
Если кохлеарный неврит уха инфекционного происхождения, к общим симптомам присоединяется повышенная температура тела, вялость, сонливость, насморк, возможны перемены в поведении человека, которые связанные с поражением структур головного мозга.
Диагностика
Если есть подозрения на кохлеарный неврит слухового нерва, ЛОР врач осматривает пациента, назначает ряд исследований:
- аудиометрия – определяет степень тугоухости;
- рентгенография черепа;
- акустическая импедансометрия;
- электрокохлеография;
- отоскопия;
- микроотоскопия;
- исследование вестибулярной функции;
- МРТ.
Полученные результаты исследования позволяют врачу получить полную клинику болезни, поставить правильный диагноз, подобрать необходимое лечение.
Методы лечения кохлеарного неврита
Терапия кохлеарного неврита направлена на восстановление слуха, но прежде чем начинать лечение, важно определить первопричину. В 70% случаях болезнь поддается консервативному лечению, которое включает прием лекарственных препаратов разных фармакологических групп:
- противовоспалительные;
- антибактериальные;
- нейропротекторы;
- сосудорасширяющие;
- дезагреганты;
- дезинтоксикационные растворы.
Выбор лекарственного препарата, доза подбирается врачом для каждого пациента. В качестве вспомогательной терапии используют физиотерапию:
- акупунктура;
- фонофорез;
- электростимуляция;
- оксигенобаротерапия.
При стойкой двухсторонней тугоухости рекомендуют делать слухопротезирование. В тяжелых случаях, когда консервативная терапия не приносит нужного результата, назначают операцию. Прогноз при ранней диагностике и лечении — благоприятный, но если запустить болезнь, это чревато полной глухотой, инвалидностью.
Специфической профилактики нейросенсорной тугоухости не существует, но чтобы снизить риск развития болезни важно вовремя лечить все сопутствующие патологии, не заниматся самолечением. Чем раньше человек обратится за медицинской помощью, тем больше шансов на выздоровление.
Частые вопросы
Какие методы лечения используются при кохлеарном неврите?
Лечение кохлеарного неврита может включать применение глюкокортикостероидов, витаминов, антиоксидантов, физиотерапии, а также реабилитационных мероприятий, таких как аудиотерапия и речевая терапия.
Каковы прогнозы для пациентов с кохлеарным невритом?
Прогнозы для пациентов с кохлеарным невритом могут быть разнообразными. В некоторых случаях возможно полное восстановление слуха, в то время как у других пациентов слух может оставаться постоянно ухудшающимся. Раннее обращение за медицинской помощью может повысить шансы на успешное лечение.
Какие осложнения могут возникнуть при кохлеарном неврите?
Осложнения кохлеарного неврита могут включать постоянную потерю слуха, нарушение баланса, а также психологические и эмоциональные проблемы, связанные с утратой слуха. Важно своевременно обратиться к врачу для диагностики и лечения, чтобы предотвратить возможные осложнения.
Полезные советы
СОВЕТ №1
Обратитесь к врачу-оториноларингологу для точного диагноза и назначения соответствующего лечения.
СОВЕТ №2
Следуйте рекомендациям врача относительно приема лекарств и процедур, чтобы ускорить процесс выздоровления.
СОВЕТ №3
Избегайте стрессовых ситуаций, отдыхайте, поддерживайте здоровый образ жизни и следите за питанием для укрепления иммунитета.