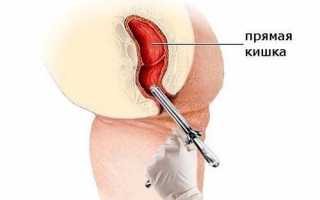
Острый гнойный парапроктит — воспаление в околопрямокишечной жировой ткани. Микроорганизмы проникают из каловых масс, анальных желез и крипт. С этой патологией в хирургические стационары попадает ежегодно 1% от всех госпитализированных больных. Доля среди заболеваний толстой кишки — 5%. Более показательно число пациентов в сумме острых гнойных поражений аноректальной зоны — около 45%. От выбора тактики лечения зависит жизнь человека.
Виды острого парапроктита
По происхождению воспаление в параректальном пространстве может быть первичным (без предшествующих заболеваний) и вторичным. Инфекция попадает из предстательной железы и уретры у мужчин, у женщин поставляется внутренними половыми органами. Парапроктит осложняет течение другой ректальной патологии. Исследования проктологов обнаружили у пациентов с острой формой:
- геморрой с гнойными выделениями — в 46% случаев;
- хроническую анальную трещину — 3,7%;
- 31% — страдали сахарным диабетом.

Основа хирургической классификации патологии — расположение гнойника (затека, инфильтрата). По этому принципу различают:
- Подкожный — наиболее поверхностный вид, лежит в промежности или около анального отверстия (до 50% случаев).
- Ишиоректальный — распространенная локализация (около 40% случаев), находится в глубокой зоне седалищной кости.
- Подслизистый — отличается образованием нарыва, исходящего из внутреннего подслизистого слоя, накапливаясь, абсцесс «проваливается» в просвет кишки (2-7%);
- Тазово-прямокишечный (пельвиоректальный) — расположен в тазу между подбрюшинной фасцией, тазовой брюшиной и мышцей, поддерживающей задний проход (2-6 %).
- Ретроректальный (позадипрямокишечный) — считается одним из видов пельвиоректального (1,5-2,5 %).
- Межмышечный — абсцесс залегает между сфинктерами (наружным и внутренним).
Бактериологический анализ патогенной флоры не выявил зависимости клинического течения от вида аэробного возбудителя (бактерии, нуждающиеся в кислородной среде).
Важно! При анаэробном парапроктите, вызванном микроорганизмами, проживающими без кислорода, имеет значение вид микробов, продолжительность болезни (в часах), степень общей интоксикации организма.
Специалисты выделяют критерии сложности заболевания, которые включают:
- локализацию очага;
- надсфинктерное расположение;
- площадь рубцовых изменений прямой кишки.
Классификация делит болезнь на степени сложности:
- I — включает подслизистую, подкожную, ишиоректальную, межмышечную формы, имеющие соединение через сфинктер с анальным каналом;
- II — ишио- и ретроректальные парапроктиты с транссфинктерным свищом длиной не более 1,5 см;
- III — отличается от II затеками, переходом в пельвиоректальную зону, склонностью к рецидивам, захватывает половину сфинктера (по глубине — более 1,5 см);
- IV — все формы с надсфинктерной локализацией, множественными затеками, вызванные анаэробной инфекцией.
При анаэробном парапроктите важно различать стадию локальных изменений и сепсис. В сепсисе фазы течения:
- тяжелый сепсис;
- шок;
- множественную недостаточность органов.
Кроме того, признаки анаэробного заболевания делят по видам возбудителя на такие типы:
- клостридиальные (высевается клостридия);
- неклостридиальные;
- гнилостные.
Причины появления заболевания
Возбудители болезни либо трансформируются из условно патогенной флоры кишечника, либо попадают из других очагов. По типу инфекции различают острый парапроктит:
- Обычный — вызванный стрепто- и стафилококками, грамнегативными и положительными палочками, чаще комбинированной флорой.
- Анаэробный — вызванный гнилостными бактериями, вырабатывающими эндотоксины (клостридии, фузобактерии, пептококки, пептострептококки, актиномицеты). Процесс протекает в особо тяжелой форме газовой флегмы, гнилостного парапроктита, сепсиса.
- Специфический — основные причины возникновения: микобактерии туберкулеза (туберкулезный парапроктит развивается медленно), сифилиса, актиномикоза.
Важно! Травматическое повреждение слизистой прямой кишки, геморроидального узла, трещины, вызванные инородным телом, грубым каловым камнем, открывают «ворота» для любой инфекции.
При первичном парапроктите патогенные микробы поступают в околоректальную клетчатку из следующего:
- железы, окружающей сфинктер, из-за перекрытия протоков и образования абсцессов;
- глубокие трещины, проникающие сквозь стенку кишки;
- язвы при колите или болезни Крона;
- воспаленные геморройные структуры.
Если у человека есть очаг инфекции в тазовых органах, то распространение происходит по лимфатическим сосудам. Отек анальных желез перекрывает отток, способствует образованию абсцесса. Гной прорывается в клетчатку вокруг ануса или параректальную. При травмировании кишки инородными предметами, грубым калом распространение идет по кровеносным и лимфатическим сосудам, контактным способом. Часто специфический парапроктит вызывает анальный секс. Любые иммунодефицитные состояния способствуют падению местной защиты (хронические заболевания). Особенную роль играет сахарный диабет.
Симптомы острого парапроктита
Болезнь характеризуется значительным темпом нарастания симптоматики. Интенсивность признаков определяется расположением гнойника, особенностями возбудителя, распространенностью процесса, защитными силами организма. Начало заболевания характеризуется нарастающей болью в прямокишечном канале с иррадиацией в промежность, кости таза. Одновременно резко повышается температура, у пациента появляется озноб.
Если воспаление захватывает только подкожную клетчатку, то в зоне заднего прохода образуется болезненное уплотнение (инфильтрат). Кожа над ним покрасневшая, горячая. Болевые ощущения провоцируются дефекацией, сидячим положением, кашлем, ходьбой. Врач пальпаторно отмечает участок центрального размягчения. Верхней границей абсцесс не выступает за аноректальную линию. Яркие симптомы помогают вовремя распознать заболевание.
Важно! В подкожное пространство гной может прорваться из ишиоректального.
Подслизистый парапроктит образуется значительно реже. Протекает с умеренными болями, вызываемыми дефекацией. Повышение температуры не выше 37,5 градусов. Симптомы интоксикации отсутствуют. Диагностируется пальпаторно по болезненному выбуханию нарыва в просвет кишки. Возможно выздоровление после самопроизвольного вскрытия гнойника.
При ишиоректальном парапроктите, кроме интенсивных болей, обнаруживают местные изменения в виде асимметрии ягодичных складок за счет отечности и инфильтрации. Покраснение кожи присоединяется на 5-6 день.
Пельвиоректальное воспаление протекает наиболее тяжело. Вначале преобладают симптомы интоксикации (озноб, высокая температура, резкая слабость, головные боли и головокружение). Боли нечеткие, локализуются внизу живота. Пациенты приходят к докторам разного профиля, лечатся амбулаторно от ОРВИ. Неясная клиника продолжается до 12 дней. Далее возникают интенсивные боли в анальном канале, затруднение опорожнения, задержка мочеиспускания, нарастает интоксикация. Пальпаторно врач выявляет нерезкую болезненность стенок, высоко расположенный выбухающий инфильтрат. Если нагноение распространяется у мужчин на уретру, то при пальпации пациент чувствует позыв к мочеиспусканию.
Пельвиоректальный парапроктит невозможно диагностировать осмотром промежности и пальпаторно. Воспалительный процесс находится глубоко в тазу. Состояние пациента тяжелое. Боли становятся пульсирующими, «дергающими», отдают в крестец, тазобедренные суставы. Нарастает интоксикация: слабость резко выражена, потеря аппетита, бессонница. В поздней стадии образуется флегмона, гной прорывается в ишиоректальное и подкожное пространство, поэтому появляются наружные признаки. У пациента выраженные мучительные тенезмы (позывы на дефекацию), задержка мочи.
Если не лечить больного в этот период, создается опасность сепсиса. Гнойник способен прорваться как в прямую кишку, так и в соседние органы. Образуется свищ с выделением содержимого на кожу промежности. Ненадолго состояние улучшается. Проходят боли, снижается температура, но выздоровления не происходит. Острое течение трансформируется в хроническую патологию.
Ретроректальная форма отличается интенсивными болями в области крестца. Усиление наступает при давлении на копчик, в сидячем положении, при опорожнении. Отмечается иррадиация в промежность, бедра. Пальпаторно доктор выявляет болезненную инфильтрацию, выступающую по задней стенке кишки. Внимание обращается на сглаженность складок слизистой на фоне выраженной гиперемии, кровоточивость тканей.
Анаэробный парапроктит протекает наиболее тяжело. Это вызвано агрессивностью микробной флоры. Начало болезни острое с повышением температуры до 38 градусов и выше, ознобом, потливостью, усиливающейся слабостью. Показательны признаки действия эндотоксинов: сильные головные боли, невралгии, нарушение сна, заторможенность. На 2-3 день появляются интенсивные распирающие, пульсирующие боли в промежности, у мужчин — дизурические явления за счет отека тканей.
Важно! Анаэробная инфекция в первую неделю не вызывает локальной симптоматики со стороны прямой кишки, хотя общее состояние нельзя считать удовлетворительным.
Проктологи отмечают, что отсутствие местных проявлений на фоне тяжелого состояния задерживает госпитализацию пациента в профильный стационар. В лучшем случае они попадают в хирургическое отделение больниц. В зависимости от темпа развития и сроков установления диагноза различают 3 клинических формы:
- молниеносную (1,4% пациентов) — достаточно 2-3 дня;
- подострую (6,4%) — местные признаки появляются спустя 2 недели;
- острую (92,2%) — тяжесть нарастает за 4-6 дней.
Методы диагностики
Хирурги оценивают локальные признаки по пальпаторным симптомам. Из-за резкой болезненности не всегда удается точно установить размер и локализацию нагноения. Применяется предварительное обезболивание. Инструментальные методы используются только при неясном диагнозе, глубоких абсцессах.
Аноскопия помогает выявить гнойники, близко лежащие к анальному сфинктеру. Картина при ректороманоскопии показывает гиперемию слизистой, отечность в зоне нарыва. Выбухающая в просвет стенка становится гладкой, кровоточит. При прорыве видно выделение гноя.

Для УЗИ используется ректальный датчик. Результаты указывают на точное место гнойника, размеры, состояние свищевого хода в прямую кишку, крипту. Анализ крови подтверждают гнойное воспаление. Наблюдается лейкоцитоз со сдвигом формулы влево, рост СОЭ.
Важно! Анаэробный парапроктит не дает возможности хирургам выполнить сложные диагностические процедуры из-за тяжести состояния пациента. От проктологов требуется не только поставить диагноз в приемном отделении, но и определить стадию процесса (локальную или септическую).
Способы лечения острого парапроктита
Проктологии отмечают, что никакими лекарственными средствами и физиотерапевтическими методами помочь пациенту с острым парапроктитом невозможно. К сожалению, больные редко обращаются с подкожной или подслизистой формой болезни, предпочитая лечиться народными способами, поэтому применяемые медикаментозные препараты способны лишь задержать распространение гнойника на небольшой срок.
Консервативные методы
Об эффективности консервативного лечения в медицинской литературе информации нет. Рассуждать о пользе лекарств на ранней стадии удобно только теоретически. Острый парапроктит очень быстро переходит в гнойное расплавление тканей, образует полости, вскрывающиеся в кишку или в промежность, поэтому роль медикаментов сводится к использованию в предоперационной подготовке, реабилитационном периоде. Ослабленному организму необходимо помочь вынести оперативное вмешательство, бороться с инфекцией.
При простом парапроктите на предоперационное лечение может использоваться 2-3 дня:
- назначаются антибиотики широкого спектра действия внутримышечно и внутривенно;
- нарушение мочеиспускания устраняют введением Маннитола или Сорбитола;
- пациентам с сахарным диабетом необходима коррекция дозировки сахароснижающих средств, перевод на подкожное введение инсулина;
- для профилактики токсического поражения печени применяют гепатопротекторы (Эссенциале, Парволекс), препараты с антиоксидантными свойствами (Унитиол, аскорбиновая кислота, Эрисод);
- чтобы снизить интоксикацию, вводится жидкость, белковые препараты;
- для выведения из кишечника гноя назначают сорбенты (Полисорб, Лигносорб).

При анаэробном парапроктите на подготовку к операции отводится не более часа. Времени хватает на постановку клизм (2-3) с раствором фурацилина для очищения кишечника, премедикацию перед наркозом. Ягодицы, промежность и задний проход требуется обмыть раствором 2% хлорамина до и после сбривания местного волосяного покрова.
В послеоперационном периоде пациентов лечат как в случае операции по поводу геморроя. Но используют более сильные антибактериальные препараты для введения в зонд, добавляют внутривенно на 2-3 дня Пентаглобин для стимуляции вторичного иммунодефицита. Некоторые проктологи рекомендуют сульфаниламидные препараты в таблетках и Метилурацил в свечах. Для внутреннего использования подходят сильнодействующие противовоспалительные ректальные суппозитории (Ультрапрокт, Релиф Ультра), содержащие кортикостероиды. Препараты не назначаются при беременности.
Тампоны с мазью Вишневского меняют через 2 дня. Особое внимание уделяется уходу после дефекации. Перед опорожнением следует заклеивать повязку пластырем. После стула больной самостоятельно должен обмыть промежность раствором хлорамина, закрыть салфеткой и направиться в перевязочную. В специализированном отделении обеспечивается возможность сменить повязку в любое время суток.

После вскрытия анаэробного парапроктита проводят лечение методом оксигенации в камере (микроорганизмы гибнут от воздействия кислорода). Применяется противогангренозная сыворотка.
Оперативные способы лечения
Проктологи настаивают на проведении при остром парапроктите радикальной операции. Она предусматривает достижение избавления от гнойника путем вскрытия абсцесса, дренирования и очищения полости с последующими:
- удалением (иссечением) гнойного свищевого хода и пораженной крипты;
- дополнительной сфинктеротомией (рассечением сфинктера);
- проведением лигатуры;
- отсроченным иссечением крипты с закрытием раны лоскутом слизистой оболочки для прекращения поступления инфекции из прямой кишки.
Подкожный парапроктит вскрывают разрезом полулунной формы. Полость проверяют пальцем, очищают и устраняют затеки. Важно беречь стенку прямой кишки от повреждения, поскольку она расположена рядом. Ткани обрабатывают раствором хлорамина, тампонируют салфеткой с мазью Вишневского. Если обнаружено сообщение с прямокишечным каналом, отверстие после промывания иссекается.
Важно! При подслизистом расположении гнойника разрез делают радиально через пораженную крипту. Ее удаляют в пределах здоровых тканей вместе с внутренним отверстием свищевого хода.
Ишиоректальное и пельвиоректальное расположение затрудняют доступ к абсцессу из-за возможности повреждения сфинктера. Рассечение производят полулунным разрезом. Вводятся пальцы в гнойную полость и в прямую кишку. Встречными движениями хирург определяет положение свища. Если он пересекает сфинктер, то по зонду рассекают в полость кишки. При надсфинктерном положении используется лигатурный метод: лигатуру из толстой нити укладывают вдоль анального канала и затягивают. Рана обрабатывается Диоксидином. Через 2 дня лигатуру развязывают и иссекают нежизнеспособные ткани. Постепенно она прорезает сфинктер, не вызывая нарушений его функций.
При заднеректальном остром парапроктите разрез кожи до 6 см делают между задней частью ануса и проекцией копчика. Полость очищают от гноя, промывают антисептиком, вводят лигатуру как при надсфинктеральном положении.
Общепринятая тактика хирургического вмешательства при сложных формах острого парапроктита отсутствует. Полемика касается применения разных препаратов для рубцевания раны в послеоперационном периоде. Без учета анаэробной формы результаты разных авторов показывают выраженные колебания показателей:
- рецидивы – от 4 до 12%;
- образование свищей – 5-7,5%;
- недостаточность герметичности сфинктера – от 8 до 16%.
Важно! Многие проктологи считают оптимальным решением двухэтапную операцию.
Сначала производится вскрытие гнойника по неотложным показаниям. Полость очищается, дренируется. Проводят лечение антибиотиками, ежедневные перевязки. Используют бактерицидное свойство физиотерапевтических процедур (облучение ультрафиолетом, УВЧ, микроволны). За 5-10 дней удается добиться затихания воспаления. Второй этап заключается в устранении свищей, анатомических деструкций, способствующих рецидивам.
Соблюдение диеты
Диетическое питание должно предупредить раздражение кишечника, устранить растяжение при вздутии, поэтому пациентам после операции не разрешаются:
- жирные и жареные блюда;
- острые приправы, кетчупы, домашние соленья, маринады, консервы;
- бобовые, капуста, виноград, грибы;
- свежие овощи и фрукты;
- сладости.
В первые двое-трое суток необходимо не задержать дефекацию. Разрешается пить воду, нежирный бульон, есть слизистые жидкие каши. При септических состояниях необходимо учитывать острую потребность организма в энергии. Калорийность рассчитывают по 40–50 ккал/кг, внутривенно вводят питательные смеси белков, липидов, глюкоза.
Пациентам категорически запрещен алкоголь в любом виде. После заживления раны диета постепенно расширяется, но запрет на грубую пищу остается на всю жизнь.
Чем опасен острый парапроктит: осложнения
Острые парапроктиты входят в неотложную хирургию. Врач не имеет права откладывать операцию до утра или на несколько часов. Это считается грубой ошибкой в тактике. Бурный гнойный процесс в околопрямокишечной клетчатке вызывает некроз прилегающих тканей. Зона распространяется с каждым часом. Расплавление стенки кишечника вызывает каловый перитонит, сепсис с высокой летальностью.
Чтобы своевременно оказать помощь и провести диагностику, проктологи обучают хирургов общего профиля, поэтому операция может быть выполнена в любом хирургическом стационаре. Отказы, надежды на народные способы излечения, задержка квалифицированного вмешательства приводят к непростительным осложнениям, резко утяжеляют состояние пациентов.
Список литературы
- Воробьев Г.И., Коплатадзе А.М., Болквадзе Э.Э. Выбор метода хирургического лечения больных со сложными формами острого рецидивирующего парапроктита. Актуальные вопросы колопроктологии. 1 съезд колопроктологов России. Самара, 2003 г. Стр. 45-46.
- Чарышкин А.Л., Дементьев И.Н. Результаты лечения больных острым парапроктитом. Фундаментальные исследования. 2013 г. № 2, 7. Стр. 428-431.
- Лаврешин П.М. Комплексный подход к лечению острого парапроктита. Актуальные проблемы колопроктологии. V Всероссийская конференция с международным участием. Ростов-на-Дону, 2001 г. Стр. 44.
- Камаева Д.К., Коплатадзе А.М., Ким С.Д., Болквадзе Э.Э., Егоркин М.А., Кузнецов Н.Ю. Лечение больных острым парапроктитом методом латексной лигатуры. Хирургия. Журнал им. Н.И. Пирогова, 2000 г. № 10. Стр. 31-34.
Частые вопросы
Каковы причины острого гнойного парапроктита?
Острый гнойный парапроктит обычно развивается из-за инфекции в области прямой кишки, например, из-за забитого абсцесса или гнойного воспаления анальных желез.
Какие симптомы сопровождают острый гнойный парапроктит?
Симптомы острого гнойного парапроктита могут включать в себя боль и отечность в области заднего прохода, повышенную температуру, общую слабость и дискомфорт при сидении или ходьбе.
Какие методы лечения применяются при остром гнойном парапроктите?
Лечение острого гнойного парапроктита может включать в себя прием антибиотиков, хирургическое открытие и дренирование абсцесса, а также применение обезболивающих средств и противовоспалительных препаратов.
Полезные советы
СОВЕТ №1
Обратитесь к врачу при первых признаках острого гнойного парапроктита, таких как отечность, боль и покраснение в области заднего прохода. Не пытайтесь лечиться самостоятельно.
СОВЕТ №2
Следуйте рекомендациям врача относительно лечения острого гнойного парапроктита, которое может включать антибиотики, противовоспалительные препараты и, в некоторых случаях, хирургическое вмешательство.
СОВЕТ №3
Соблюдайте гигиену заднего прохода, регулярно принимайте ванночки с теплой водой и используйте мягкие гигиенические средства для ухода за кожей в этой области.